
No.11(2007.3)
感染症医の立場からみた我が国の深在性真菌症の現状と問題点(1)
深在性真菌症診断を支える微生物検査体制の現状と問題

順天堂大学医学部
感染制御科学 准教授
菊池 賢
Ken Kikuchi, M.D., Ph.D.
はじめに
近年、医療技術の進歩に伴い、我々はこれまではほとんど注目されていなかった微生物による多様な感染症に対応せねばならなくなってきている。中でも深在性真菌症は早期の診断が困難であり、治療にも難渋させられることが少なくない。ここ数年来、micafungin, voriconazole, 注射用itraconazole, amphotericin B liposome製剤など次々に新しい抗真菌薬が上市され、aspergillosisなどに対する治療の幅が広がったものの、その一方で接合菌、Fusarium, Paecilomyces lilacinus, Scedosporium prolificansのような多くの抗真菌薬が効かない深在性真菌症も増加している。
ここでは感染症医、感染制御医としての立場から深在性真菌症の現状と問題点について、3回に分けて、いろんな角度から考えてみたい。
真菌血症は減少している?
我々は、1995-1999年の5年間に全国500床以上の病院500施設で発生した真菌血症について全国調査を行った1)。図1に血液培養件数、陽性件数、真菌陽性件数の年度別推移を示す。数値は比較しやすくするため、1995年度を100として表した。血液培養、培養陽性件数は年々増加しており、その比率はほぼ平行しているが、真菌陽性件数の上昇率は前2者に比べると、緩やかである。
図2に血液培養陽性件数に占める真菌陽性件数の年度別推移を示す。1995年には10%近くあった真菌血症は年々減少し、1999年には7%あたりまで落ち込んでいる。これは欧米などの報告の多くが真菌血症の増加傾向を示すことと正反対の結果となっている。その理由について考えてみたい。
-
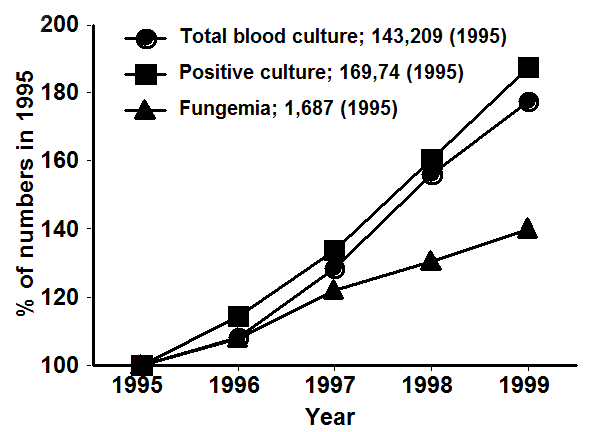
図1:1995-1999年の血液培養、培養陽性件数、真菌血症の推移 -
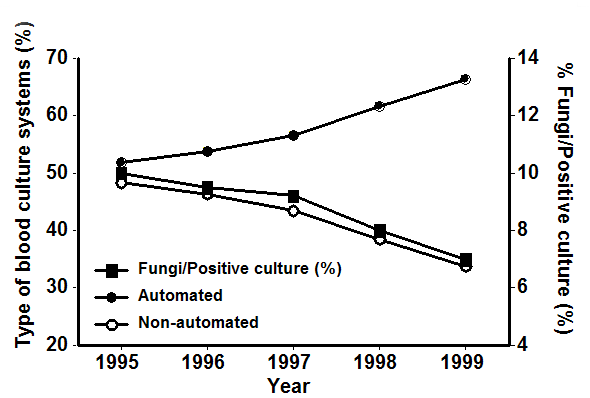
図2:真菌血症の推移と血液培養システムの推移
血液培養に関する考察
血液培養は、敗血症・菌血症の疑われる患者に必須の検査である。通常、別々の血管から採取した血液2組を好気・嫌気培養用各2本ずつ、計4本を提出する。真菌検出用のボトルもあるが、一般的にはさほど用いられていない。接種されたボトルは定期的に転倒混和して培養され、2週間ほど観察されるが、近年はこの震盪培養と菌発育確認を自動機器で行なう血液培養システムが普及している。図2には血液培養の使用システムの推移を併せて記載したが、マニュアル法の比率の低下と真菌血症の比率が同じように低下している。自動機器中では絶えず震盪培養が行なわれているため、一般細菌の検出率が向上し、発育時間も短縮されている。自動機器では菌発育のシグナルを検出すると、そこで陽性判定、観察終了とされてしまう。ところが、細菌と真菌の混合感染であった場合には、真菌の発育前に、検査が強制的に終了させられてしまう。このようなケースでは真菌血症があっても偽陰性と判定されてしまう可能性がある。また、マニュアル法では見た目で培養陽性とならなくとも、観察終了時には染色、サブカルチャーを行なっていたのが、自動機器では省略されている可能性がある上、更に自動機器では発育時間の短縮に伴って、観察期間が5-7日と設定されていることが多い。しかし、Histoplasma capsulatum, Cryptococcus neoformans, Candida glabrata, Malasseziaなどはこの期間では検出に不十分な場合がある。
真菌検査を取り巻く環境変化
微生物検査は臨床検査の中では省力化、自動化が最も困難な部門である。それは、「生き物」を扱っているからである。検出された微生物が「検査を進めるべき、臨床的意義がある」ものかどうかを検査技師が一つ一つ判断せねばならず、血中の真菌抗原や(1→3)-β-D-glucanなど培養以外の検査情報や患者情報を現場と共有することが正確な検査実施に欠かせない。検査の質は技師の経験、技量、専門性によるところが大きいが、検査室でしばしば行われる技師の人事異動が問題となる。また、昨今の医療費抑制の標的にされる保険点数切り下げは、血液検査も生化学検査も微生物検査も一律に下げられてきた。このため、省力化、コスト削減が根本的に難しい微生物検査は、真面目に検査をすればする程赤字になる上、改正医療法に盛り込まれた病院等の設置基準緩和が2000年4月に施行され、多くの病院検査室で微生物検査を院内で行わず、検査センターに依頼するアウトソーシング化が進んだ。真菌検査の中でも特に糸状菌の同定や感受性試験などは時間を要するばかりか、高度な経験・技量・専門性を求められる。検査センターとしても細菌以上に手間と時間とコストを要する真菌検査はあまり歓迎されないこともありえよう。前述したように、近年は新たな抗真菌薬上市の影響で深在性真菌症を起こす新興真菌と呼べるような真菌が散見されるようになってきているのに、検査の段階で、こうした真菌は見逃されている可能性もある。また、日本では感染症の専門医が診療科として病院に存在するケースはまだまだ少なく、一般臨床医にとっても深在性真菌症自体が通常の細菌感染症よりも更に縁遠い存在であると思われる。検査で指摘されない限りは、こうした様々な真菌は認識される機会すら失っているのではないだろうか。
深在性真菌症に対応できる検査体制の構築
骨髄移植や各種臓器移植、血液疾患、進化する癌化学療法、慢性関節リウマチなどに用いられ始めた抗TNF-α抗体、増加する透析患者、HIV患者など、医療現場の現況を見れば、深在性真菌症は増加する要因は枚挙に遑が無い。深在性真菌症を起こす真菌の種類も益々多様化してくるものと思われる。そのような中で、きちんと真菌検査に対応するためには、検査を集約して実施する専門組織を地域毎に整備することが必要ではないだろうか。糸状菌の同定などに関しても、従来の形態的観察よりも遺伝子診断の方がかえってコスト、時間、手間の面で有利な場合もある。通常の検査室での対応は困難なので、地域毎に遺伝子検査を含めて真菌検査全般に対応できる機関の設立が、公的私的を問わず今、求められている。今後のグローバルな感染症動向のモニター・管理を行う上でも是非、実現されることを願っている。
文献
- 上原至雅、亀井克彦、菊池 賢、槙村浩一、鈴木和男、新見昌一.
わが国における深在性真菌症の現状と対策-発生動向に関するアンケート調査の解析から- Jpn. J. Antibiotics. 54: 448-472, 2001
- 掲載内容は本情報掲載時点のものであり、予告なしに仕様、デザイン等を変更する場合があります。
- 表示の価格は、当社希望納入価格であり、消費税等は含まれておりません。
